Себорейный дерматит – хроническое рецидивирующее заболевание кожи, связанное с повышенной секрецией кожного сала, изменением его качественного состава и характеризующееся локализацией в областях скопления сальных желез – на волосистой части головы, лице, верхней части туловища, складках.
Эпидемиология и этиопатогенез
Распространенность себорейного дерматита в мире составляет 1–3% среди взрослых и 70% среди детей первых 3 месяцев жизни. Отмечаются два возрастных пика заболеваемости себорейны дерматитом – в детском возрасте (первые месяцы жизни) и в 40–70 лет.
Развитию себорейного дерматита способствуют активизация липофильного дрожжевого гриба Malassezia spp., повышенная секреция кожного сала и изменение его качественного состава на фоне психоэмоционального перенапряжения, стрессовых ситуаций, гормональных, иммунных и нейроэндокринных нарушений, приема некоторых лекарственных препаратов. В этиологии себорейного дерматита также играет роль липофильный дрожжеподобный гриб Pityrosporum ovale. Этот гриб является естественным обитателем кожи человека, однако при ослаблении защитных свойств кожи P. ovale проявляет свойства патогенного гриба. К предрасполагающим эндогенным факторам относят себорею, сахарный диабет, патологию щитовидной железы, гиперкортицизм и иммуносупрессию различной этиологии.
Себорейный дерматит нередко развивается на фоне атопического дерматита. Тяжелое течение заболевания является ранним маркером ВИЧ-инфекции.
Клиническая картина
В зависимости от локализации и распространенности воспалительного процесса выделяют:
- себорейный дерматит волосистой части головы;
- себорейный дерматит лица;
- себорейный дерматит туловища и крупных складок;
- генерализованный себорейный дерматит.
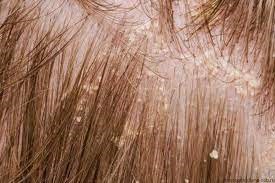
У взрослых лиц на коже волосистой части головы одним из самых ранних признаков заболевания может быть перхоть, позднее появляется покраснение, усиливается шелушение. В дальнейшем формируются четко отграниченные бляшки, часто сливающиеся и занимающие большую площадь с распространением на кожу лба. Иногда могут отмечаться серозно-гнойные корки, после снятия которых обнаруживается мокнущая поверхность.
На лице высыпания локализуются в области скул, крыльев носа, лба, носогубных складок, надпереносья, бровей и обычно сочетаются с поражением волосистой части головы. Высыпания представлены очагами эритемы округлой или кольцевидной формы; возможна инфильтрация, шелушение и образование корок. Кожа в области поражения приобретает серовато-белый или желтовато-красный оттенок, резко выражены фолликулярные отверстия. Возможно развитие блефарита с появлением корок вдоль края века и скоплением масс роговых клеток вокруг ресниц.
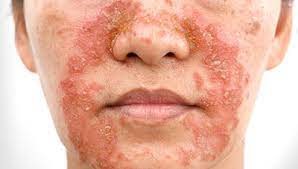
На туловище и конечностях высыпания представлены овальной, округлой или неправильной формы желтовато-розовыми пятнами, бляшками с шелушением и четкими границами, в центре могут быть мелкоузелковые элементы. В складках кожи часто возникают эритема, отек, мокнутие, болезненные трещины, чешуйко-корки. Возможно вторичное инфицирование и распространение вторичной пиодермии за пределы первоначальных очагов поражения кожи.
Себорейный дерматит грудных детей появляется на 1-2 неделе жизни, иногда в конце 1 месяца, и под влиянием рациональной терапии разрешается не позднее 3 месяца жизни.
У детей кожный процесс локализуется в области волосистой части головы, лба, заушных областях, в кожных складках и представлен эритемой, бляшками, жирными чешуйками и корками, выпадения волос не отмечается. Краснота и шелушение распространяются на туловище и конечности, а на видимо здоровой коже появляются отсевы пятнисто-папулезных шелушащихся элементов по периферии основных очагов. На волосистой части головы наблюдается гиперемия, инфильтрация, скопление плотных жирных корко-чешуек.
Лечение себорейного дерматита
Цели лечения:
- регресс высыпаний;
- элиминация грибковой инфекции;
- профилактика вторичной инфекции;
- устранение зуда.
Этиотропная терапия заключается в систематическом применении наружных антимикотических средств (кетоконазол и другие азольные производные, цинка пиритион, деготь, ихтиол). При поражении волосистой части головы эти средства используют чаше в форме лечебных шампуней. Для лечения себорейного дерматита гладкой кожи вышеуказанные препараты применяют в форме крема, мази, геля и аэрозоля.
Также в качестве наружной терапии в зависимости от клинический картины и остроты кожного процесса применяют следующие группы препаратов:
- топические глюкокортикостероидные препараты
- пиритиона цинка или топических ингибиторов кальциневрина
- противовоспалительные средства для местного применения (резорцинол, 1% раствор, борная кислота, 2% раствор, калия перманганат, 0,01–0,1% раствор).
- в качестве антисептических средств наружно используют 1–2% спиртовые растворы анилиновых красителей (бриллиантовый зеленый, фукорцин)
- топические противогрибковые препараты
При тяжелой и среднетяжелой формах применяется комплексное лечение с использованием коротких курсов антибактериальных препаратов (ампициллин, оксациллин), вливания солевых растворов и глюкозы с 5% аскорбиновой кислоты, введений иммуноглобулина. Назначаются внутримышечные инъекции витаминов B1, B6. Внутрь применяют витамины С, В1, B2.
При тяжелой форме течения СД или резистентности к наружной терапии возможно назначение пероральных антимикотических препаратов.
- Итраконазол;
- Тербинафин;
- Флуконазол;
- Кетоконазол.
Для уточнения диагноза и подбора адекватной терапии, необходимо обращение к врачу-дерматовенерологу. В качестве дополнительного, но информативного метода обследования является трихоскопия (компьютерная диагностика волос и кожи волосистой части головы.
Врач-дерматолог, косметолог, к.м.н. Колова И.С.

